| 崅楊幰偺廔枛婜働傾偺偁傝曽偵偮偄偰 |
| 丂丂乣榁恖偺愱栧堛椕傪峫偊傞夛偺尒夝乣 |
| 榁恖偺愱栧堛椕傪峫偊傞夛 2006擭9寧 |
| 偼偠傔偵 |
| 乽崅楊幰働傾偼峀媊偺廔枛婜働傾偱偁傞乿偲彞偊傞偙偲傕偁傞傎偳丄崅楊幰働傾偵実傢傞偡傋偰偺恖乆偵偲偭偰廔枛婜傊偺傾僾儘乕僠偼嵟廳梫壽戣偲偄偊傞丅摉夛偱偼丄夛堳偵傛傞儚乕僋僔儑僢僾傗堦斒偺曽傕嶲壛偟偰偄偨偩偄偨僔儞億僕僂儉摍偱搙乆廔枛婜働傾傪庢傝忋偘丄廔枛婜偺掕媊偐傜偦偺嬶懱揑側懳墳傑偱條乆側媍榑傪恠偔偟偰偒偨丅婎杮偼乽偳偙偱巰偸偐乿偱偼側偄丅巰偵帄傞傑偱偺僾儘僙僗丄尵偄姺偊傟偽乽嵟婜傑偱偳偺傛偆偵惗偒傞偐乿偱偁傞偲妋怣偟偰偄傞丅埲壓偼尰帪揰偱摉夛偑峫偊傞乽廔枛婜働傾傊偺懳墳乿偱偁傞丅崱屻傕媍榑傪懕偗丄崙柉偲巹偨偪僒乕價僗採嫙幰偲偺娫偱廫暘側僐儞僙儞僒僗傪摼傞偨傔偺乽嵽椏乿偵側傟偽偲戝偒側婜懸傪帩偭偰偙偙偵採尵偡傞師戞偱偁傞丅 |
侾丏崅楊幰偵偍偗傞乽巰偵帄傞僾儘僙僗乿偵偍偄偰偄偐側傞僷僞乕儞偑偁傞偺偐 抮忋嫵庼偑堷梡偟偰偄傞Lynn and Adamson偺俁偮偺僷僞乕儞偱峫偊傞偺偑傛偄丅 |
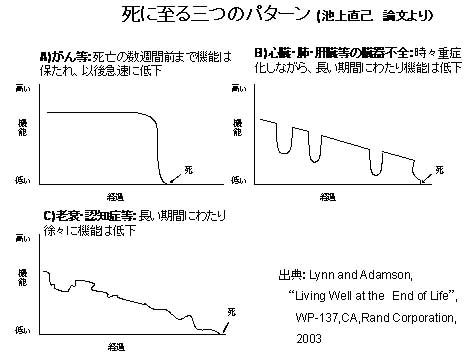 |
| 俀丏僷僞乕儞偛偲偺懳墳偲帯椕丒働傾傪庴偗傞偺偵傆偝傢偟偄応強 A)枛婜傪柧妋偵婯掕偱偒傞偙偲偐傜丄娚榓働傾昦搹丄儂僗僺僗丅 B)堛椕娗棟偑昁梫丅儕僴價儕僥乕僔儑儞偺懺惃偑惍偭偰偄傞椕梴昦彴丅 C)堛椕傛傝傕夘岇廳帇丅乽惗妶偺応乿偲偟偰偺攝椂偑側偝傟偰偄傞椕梴昦彴丅偁傞偄偼堛椕乮娕岇傪娷傔偰乯偲枾愙側楢実傪峴偭偰偄傞夘岇暉巸巤愝丅 偡傋偰偺応崌偵偍偄偰丄杮恖偍傛傃夘岇偵偁偨傞壠懓偑嫟偵朷傔偽丄壠掚(帺戭)偱偺廔枛婜働傾偑嵟揔偱偁傠偆丅偟偐偟丄擔杮偺尰忬偱偼僒乕價僗棙梡幰偍傛傃採嫙幰偺憃曽偑枮懌偺偄偔働傾傪峴偆偨傔偵偼懡戝偺旓梡偑妡偐傞偙偲傕彸抦偟偰偍偔昁梫偑偁傞丅側偍丄尰忬偵偍偄偰偼丄夘岇榁恖曐寬巤愝偱偺廔枛婜働傾偺幚巤偼丄偦偺婡擻偐傜丄憐掕偱偒側偄丅 廔枛婜堛椕傪栚揑偵媫惈婜昦堾偵偰帯椕傪峴偆偺偼丄崅楊幰偺QOL傪峫偊傟偽丄姵幰丒帯椕幰嫟偵晄棙塿傪栔傞偙偲偵側傞偱偁傠偆丅側偤側傜偽丄媫惈婜昦堾偱偼乽媬柦偲帯椕乿偑桪愭偝傟丄乽惗妶偺応乿偲乽夘岇乿偵攝椂偝傟側偄偺偑尨懃偩偐傜偱偁傞丅 庤弍傗摿庩側帯椕傪栚揑偵堦斒昦堾(媫惈婜昦堾)偱帯椕傪峴偆応崌丄屻曽昦堾乮巤愝乯偲楢実傪恾傝丄偱偒傞偩偗憗偔媫惈婜昦堾傪戅堾偡傋偒偱偁傞丅楢実偲偼丄懡怑庬偵傛傞崅楊幰偺憤崌昡壙傪幚巤偟丄揔愗側働傾儅僱僕儊儞僩傪峴偆偙偲偱偁傞丅 |
| 俁丏崅楊幰偺愱栧堛椕傪峴偆偨傔偺梫審 嘆崅楊幰偺憤崌昡壙傪懡怑庬偱幚巤偟丄棫埬偟偨働傾僾儔儞偵増偭偰僠乕儉働傾傪幚巤偡傞偙偲丅 嘇崅楊幰堛椕偵実傢傞堛巘偵偼 鶣丏憤崌昡壙偵婎偯偄偨慡恎娗棟偑偱偒傞 鶤丏儕僴價儕僥乕僔儑儞堛椕丄榁擭惛恄堛椕丄娚榓堛椕偺婎慴抦幆傪廗摼偟偰偄傞 鶥丏姵幰丒壠懓偵懳偟偰丄廫暘側僀儞僼僅乕儉僪丒僐儞僙儞僩傪摼傞媄弍偑偁傞 偙偲偑媮傔傜傟傞丅 |
| 係丏挿婜椕梴巤愝偵偍偗傞廔枛婜堛椕(働傾)偺幚懺 夘岇曐尟3巤愝偺忬嫷偵偮偄偰偼抮忋榑暥乮昦堾丄vol65,No2,2006)偵忳傞偑丄榁恖偺愱栧堛椕傪峫偊傞夛偑1993擭偐傜摉夛偍傛傃擔杮椕梴昦彴嫤夛偺夛堳昦堾傪懳徾偵枅擭幚巤偟偰偄傞乽榁恖昦堾婡擻昡壙乿偺2005擭搙挷嵏寢壥偺奣梫傪曬崘偟丄師偄偱摉夛偍傛傃擔杮椕梴昦彴嫤夛偵偍偗傞妶摦偺堦娐偲偟偰10擭埲忋偵傢偨偭偰丄崅楊幰偺廔枛婜堛椕乮働傾乯偵丄愊嬌揑偵庢傝慻傒丄帺堾偱傕愭嬱揑側庢傝慻傒傪幚慔偟偰偄傞拞愳梼巵偺榑暥丒曬崘傪嶲峫偵丄椕梴昦彴偵偍偗傞廔枛婜堛椕乮働傾乯偺幚懺偵偮偄偰弎傋傞丅 嘆2005擭搙乽榁恖昦堾婡擻昡壙乿挷嵏寢壥(13夞栚)傛傝 鶣丏嶲壛昦堾乮175昦堾丄椕梴昦彴29,000彴乯偺僾儘僼傿乕儖偐傜 嵟嬤4擭娫偺悇堏 仏壠掚偐傜偺擖堾偑尭傝丄堛椕婡娭偐傜偺擖堾偑憹偊偰偄傞 仏戅堾愭偲偟偰壠掚丄堛椕婡娭丄榁寬丒暉巸巤愝傊偺妱崌偼曄傜偢丄巰朣偑慟憹 仏怉暔忬懺,婥娗僇僯儏乕儗憰拝姵幰偑憹壛偟丄揰揌丄拞怱惷柆塰梴丄宱旲宱娗塰梴丄堓傠偆憿愝偺張抲傪庴偗偰偄傞姵幰妱崌傕憹壛偟偰偄傞 仏羼偦偆敪惗棪丄崪愜敪惗棪偼憹偊偰偄側偄丅 仏恖堳攝抲偱偼儕僴愱栧怑偼憹偊偰偄傞偑丄娕岇偍傛傃夘岇怑偑尭傝丄堛巘悢傕傗傗尭彮偟偰偄傞 仏乮側偍丄夘岇曐尟巤愝偵偍偗傞梷惂偼彊乆偵尭彮偟偰偄傞偲偺曬崘傕偁傞丅乮擣抦徢夘岇尋媶丒尋廋僙儞僞乕丄暯惉18擭3寧乯乯 鶤丏怑堳堄幆挷嵏乮廔枛婜働傾娭楢偺傒乯 仏乽堛巘偲懠偺愱栧怑偲偺専摙偺傕偲堛椕偑峴傢傟偰偄傞乿丂60% 仏乽姵幰偺QOL傪崅傔傞偲偄偆帇揰偐傜堛椕偺娭傢傝曽偑専摙偝傟偰偄傞乿55亾 仏乽僞乕儈僫儖働傾偺専摙偼枅寧愊嬌揑偵峴傢傟偰偄傞乿20亾 仏乽帯椕峴堊傛傝傕埨傜偐側嵟屻偵岦偗偰偺懳墳乿50亅60亾 仏乽嵟屻傑偱帯椕拞怱乿14亅18亾 仏乽埨傜偐側巰偵岦偗偰偺4崁栚乿偵偮偄偰乽3崁栚埲忋幚巤乿偑50亾 4崁栚丗1乯廫暘側愢柧丄2乯扨側傞墑柦偺偨傔偺張抲偺攔彍丄 3乯扨側傞廳徢幰偱側偄摿暿偺晹壆偺妋曐丄 4乯壠懓偺嶲壛偺彠椼 嘇朷傑偟偄崅楊幰偺僞乕儈僫儖働傾偺偁傝曽乮掕嶳宬昦堾堾挿丂拞愳梼乯 1乯弌敪揰偼丄姵幰杮恖丒壠懓偲偺椙岲側僐儈儏僯働乕僔儑儞傪偲傞曽嶔傪扵傝丄怣棅娭學傪抸偄偨忋偱丄偦偺乮尰忬偼傎偲傫偳壠懓偺乯堄岦偵増偭偨働傾傪峴偆偙偲 2乯敪擬側偳摿暿側棟桼偑側偔丄彊乆偵宱岥愛庢偑偱偒側偔側偭偨帪揰偱丄僇儞僼傽儗儞僗傪奐偒丄怑堳偲壠懓偺堄巚摑堦傪恾傞 3乯悈暘丄塰梴偺愛庢曽朄偼枛徑揰揌丄宱娗塰梴丄拞怱惷柆塰梴摍偁傞偑丄壠懓偺堄巚偵増偆 4乯怘帠偼偱偒傞尷傝岥偐傜丄杮恖偺岲傓傕偺傪桪愭偡傞 5乯峈晄埨嵻僙儔僯儞嵗栻偺揔愗側巊梡乮屇媧嬯丒歜柭丄恎偺抲偒強偺側偄寫懹偑悇掕 偝傟傞偟偖偝偵懳偟偰乯 6乯恎懱偺惔寜丄羼偦偆梊杊丄娭愡偺峉弅梊杊偵搘傔傞 7乯恎懱峉懇偼尩嬛乮廔枛婜偵丄峉懇偟偰傑偱峴偆帯椕峴堊偼側偄乯 8乯儀僢僪廃埻偺娐嫬傪惍偊傞乮屄幒偑朷傑偟偄乯 9乯揔媂丄壠懓偵愢柧丅僗僞僢僼偲壠懓偼嫟捠擣幆偱偐偐傢傞 10乯柍塿側揮搹偼嬌椡旔偗傞 11乯恌椕榐偵擔捈丄摉捈堛傊偺揱払帠崁傪婰嵹偡傞乮曽恓偺嫟桳乯 12乯枛徑揰揌偑擖傜側偐偭偨傜丄柍棟傪偟側偄 13乯儀僢僪僒僀僪儕僴乮廔枛婜儕僴乯偼壜擻側尷傝峴偆 14乯恖岺屇媧婍偼捠忢巊傢側偄 15) 巰朣屻僇儞僼傽儗儞僗偼2廡娫埲撪偵幚巤偡傞 偦偺懠丄掕嶳宬昦堾偱偼 仏働乕僗偵傛傝丄帠慜偵杮恖傗壠懓偐傜乽廔枛婜偺堄巚妋擣梡巻乿偵婰擖偟偰栣偭偰偄傞丅 暯惉侾俉擭俋寧俆擔尰嵼婰擖偟偰栣偭偨俁俉柤偺偆偪丄傎傏壠懓偺慡堳偑朷傑側偐偭偨偺偼怱攛慼惗偲恖岺屇媧婍憰拝偱偁偭偨丅傑偨丄戝敿偺壠懓偑朷傑側偐偭偨偺偼丄拞怱惷柆塰梴偲宱娗乮堓傠偆乯塰梴丄桝寣偱偁偭偨丅媡偵慡堳偑朷傫偩偺偼丄揰揌乮枙徚乯偲巁慺偱偁偭偨丅 仏宱娗塰梴偵娭偟偰偼宱旲宱娗偼嬌椡旔偗偰堓傠偆憿愝偵庢傝慻傫偱偄傞 |
| 俆丏廔枛婜偵偍偄偰帯椕傪拞巭偡傞嵺偺朄棩忋偺夝庍偲栤戣揰 傑偢丄乽媬柦乿偲乽墑柦乿偼堎側傞偙偲傪妋擣偡傋偒偱偁傞丅椺偊偽丄媬媫斃憲偝傟偨応崌偺張抲偼丄偡傋偰乽媬柦乿偱偁傞丅 偟偨偑偭偰丄枬惈偵宱夁偡傞幘姵偵滊姵偟偰偍傝丄偟偐傕巰偑梊應偝傟傞応崌偵乽墑柦乿偑栤戣偲側傞丅巰偑梊應偝傟傞乽廔枛婜乿偵偍偗傞乽娚榓働傾乿傪栚揑偲偟側偄堛椕張抲偼墑柦偵奩摉偡傞偲峫偊傜傟傞偑丄宱娗塰梴偺娗傗恖岺屇媧婍側偳偺堛椕婡婍偼堦搙憰拝偝傟傞偲丄昦忬偺恑峴傪棟桼偵堛椕幰偺庤偵傛偭偰庢傝奜偡偙偲偼偱偒側偄偲偄偆偺偑戝曽偺僐儞僙儞僒僗偱偁傠偆丅偟偨偑偭偰丄娗偺憓擖傗恖岺屇媧婍偺憰拝偵偮偄偰偼丄奐巒偡傞偐偳偆偐偵偡傋偰偑妡偐偭偰偄傞偲尵偭偰傕夁尵偱偼側偔丄偙偺帪揰偱偺姵幰丒壠懓偍傛傃僗僞僢僼偲偺崌堄偑丄偡傋偰偱偁傞丅彮側偔偲傕堛巘堦恖偺敾抐偱丄惗柦堐帩偵捈寢偡傞張抲偺拞巭偼尩嬛偱偁傞偲怱摼傞傋偒偱偁傞丅 師偵丄乽堎忬巰乿偺栤戣偑偁傞丅巰朣偡傞24帪娫埲撪偵姵幰傪恌偰偄側偗傟偽丄偁傞偄偼幘姵偺宱夁偐傜梊應偝傟側偄巰朣偺応崌偼偡傋偰乽堎忬巰乿偲傒側偡尰忬偼丄乽嵼戭巰乿傪偄偭偦偆崲擄偵偟偰偄傞偲峫偊傞丅偙偺揰偵偮偄偰偼娗妽偺寈嶡偲偺懪偪崌傢偣傕昁梫偱偁傠偆偑丄朄揑側僈僀僪儔僀儞傪憗媫偵尒捈偡偙偲偑昁梫偱偁傞丅 偝傜偵丄擣抦徢崅楊幰偵懡偔尒傜傟傞堎忢側愛怘峴摦偵傛傝丄怘傋暔傪岆殝偟丄晄岾偵偟偰巰偵帄偭偨応崌丄巰場偼拏懅偑惓偟偄偺偱偁傠偆偑丄尰嵼偺巰朣恌抐彂偱掕傔傜傟偰偄傞彂幃偵偼拏懅偑奜場巰偲暘椶偝傟偰偍傝丄拏懅懄帠屘巰乮巤愝偺夁幐乯偲偺岆偭偨報徾傪堚懓偵梌偊偰偄傞丅 嵟嬤丄曐尟夛幮傕拏懅傪婡夿揑偵帠屘巰偲夝庍偟丄婎慴幘姵偲偺娭楢惈傪擣傔側偄晽挭偵偁傞丅偙偺傑傑偙偺栤戣傪曻抲偡傟偽丄歕醾偵傛傞拏懅傕丄偡傋偰偑帠屘巰偲擣掕偝傟丄偡傋偰偑堎忬巰偲偝傟偐偹側偄丅崅楊幰偺懜尩傪庣傞偨傔偵傕丄奜場巰亖堎忬巰偺夝庍傪惀惓偡傞昁梫偑偁傞丅 偄傑堦偮偺栤戣偼乽惉擭屻尒惂搙乿偵娭傢傞傕偺偱偁傞丅尰嵼偺朄棩偱偼丄屻尒恖偑峴巊偱偒傞戙戻偺斖埻偼帒嶻娗棟丄恎忋娔岇偵尷掕偝傟偰偍傝堛椕偵娭偡傞戙戻尃偼擣傔傜傟偰偄側偄丅崱屻丄恎婑傝偺側偄擣抦徢崅楊幰偺憹壛偑梊應偝傟傞拞丄偙偺揰偵偮偄偰憗媫偵専摙偑壛偊傜傟傞傋偒偱偁傞丅 |
俇丏偦偺懠偺壽戣 |